Autor: Adéla Bubeníková
Zhoršená chůze, nejistota, zhoršení paměti, zpomalení vykonávání běžných aktivit a potíže s udržením moči. Ve vyšším věku bývá podobná kombinace příznaků často přičítána prostému stárnutí nebo začínající demenci. Jenže ne vždy musí jít o nevratný proces. Existuje onemocnění, o kterém se mimo odborné kruhy mluví jen zřídka, a přitom může stát za nápadnou změnou pohybu i kognice. Jedná se o idiopatický normotenzní hydrocefalus, zkratkou označovaný jako iNPH (z anglického idiopathic normal pressure hydrocephalus), typicky se projevující u osob starších 65 let.1,2
Na iNPH je zásadní především to, že jeho průběh nemusí být jednosměrný. Na rozdíl od většiny neurodegenerativních onemocnění zde existuje možnost léčebného ovlivnění a u významné části pacientů dochází po léčbě ke zlepšení chůze, mobility i celkové kvality života. Přesto zůstává iNPH diagnózou, která je stále poddiagnostikovaná a podle recentních prací také podléčená. Ačkoli pro Českou republiku chybějí přesná populační data, podle zahraničních epidemiologických studií víme, že v evropské populaci nejde o vzácnou diagnózu a že počet potenciálně postižených může v České republice dosahovat desítek tisíc, přičemž léčeno je pouze přibližně 200 pacientů ročně. Důvodem je mimo jiné malá informovanost zdravotníků a výrazný překryv příznaků s jinými poruchami vyššího věku. Právě proto bývá iNPH v klinické praxi snadno přehlédnutelný, přestože může stát za nápadnou změnou pohybového i kognitivního fungování. 1,3
Cílem tohoto textu je přiblížit iNPH jako onemocnění, které by mělo vstupovat do klinické úvahy nejen u lékařů, ale také u fyzioterapeutů a dalších odborníků, kteří se podílejí na péči o starší pacienty. Právě pro fyzioterapeuty je toto téma důležité tím, že porucha chůze bývá často jedním z prvních a zároveň nejvýraznějších projevů onemocnění. Podíváme se proto na to, jak porucha chůze u iNPH typicky vypadá, čím je specifická a jak výrazně zasahuje do kvality života. Zároveň se zaměříme na to, jaký význam má fyzioterapie a pohybová práce po léčbě — nejen při hodnocení klinického zlepšení, ale i při snaze převést toto zlepšení do reálného každodenního fungování pacienta.1,4
Co je vlastně NPH a jak vypadá typický pacient
iNPH je onemocnění, při kterém dochází k poruše dynamiky mozkomíšního moku a postupnému rozšíření mozkových komor (Obrázek 1). Přesná příčina tohoto stavu není dosud zcela objasněna, za pravděpodobný mechanismus je však považována porucha cirkulace a resorpce mozkomíšního moku, vedoucí k chronické dysregulaci likvorové dynamiky a postupné dilataci komorového systému. Na rozdíl od akutních forem hydrocefalu ale nejde typicky o dramatický stav s obrazem nitrolební hypertenze (tedy bolestmi hlavy, nauzeou nebo poruchou vědomí). iNPH se rozvíjí pomalu, plíživě, dlouho může působit nenápadně a navíc se vyskytuje v seniorské populaci — právě proto bývá v klinické praxi snadno zaměněn za jiné poruchy vyššího věku.1,5
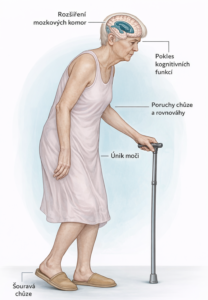
Rozšíření komorového systému postupně ovlivňuje okolní mozkovou tkáň, zejména oblasti a dráhy důležité pro řízení chůze, posturální stability, psychomotorického tempa, kognitivních funkcí i kontroly mikce. Právě proto se iNPH klinicky neprojevuje jen jedním izolovaným příznakem, ale typickou kombinací poruchy chůze, kognitivního zhoršení a poruchy kontinence (Obrázek 2), i když tato triáda nemusí být od začátku vyjádřena celá — celá triáda symptomů, v plném rozsahu je vyjádřena pouze u přibližně poloviny pacientů. Zvlášť důležité je vědět, že chůze bývá často prvním a nejnápadnějším problémem. Typicky je to pocit, že jsou „nohy přilepené k zemi“, objevuje se i porucha rovnováhy, častější pády, zpomalení pohybu a změna stereotypu chůze. Ačkoliv je standardně popisována celá triáda symptomů, v plném rozsahu je vyjádřena pouze u přibližně poloviny pacientů.2,6
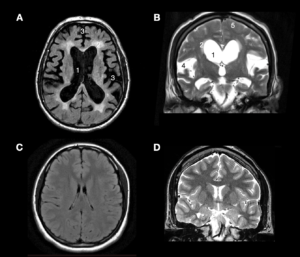
Obr. 1: Typický obraz iNPH (A,B) v porovnání se zdravým, středně dospělým člověkem (C,D) na magnetické rezonanci (MRI). Na horních dvou obrázcích jsou vidět charakteristické změny u pacientů s iNPH, které jsou zejména (1) výrazné rozšíření mozkových komor, tzv. ventrikulomegalie, (2) periventrikulární hypersignalita, která poukazuje na fenomén transependymálního přestupu, tedy stavu, kdy v důsledku zvýšenému tlaku v komorách přechází mok z komor do okolního parenchymu, ten je díky tomu „prosáknutý”. (3) Výrazná atrofie mozkové tkáně. (4,5) Rozšíření subarachnoidálního prostoru zejména v oblastech Sylviovy rýhy, naopak jeho zúžení na konvexitě včetně kompresí okolních mozkových drah. Zdroj: archiv autorky (pro zvětšení rozkliknout)
Obr. 2: Typická triáda symptomů iNPH: porucha chůze, kognitivní deficit a porucha inkontinence. Zdroj: archiv autorky (pro zvětšení rozkliknout)
Současné chápání iNPH navíc přesahuje dřívější představu, že jde pouze o mechanický důsledek nedostatečného vstřebávání mozkomíšního moku. Dnes je zřejmé, že se na rozvoji onemocnění pravděpodobně podílí více mechanismů, včetně změn cévní poddajnosti, narušené pulzatility v intrakraniálním prostoru, poruchy glymfatického systému (tedy jakéhosi odpadního potrubí, které se podílí na derivaci toxických produktů metabolismu mozkové tkáně, více k přečtení na odkazu níže) nebo zvýšené fragility stárnoucí mozkové tkáně.7,8
Co vás může varovat, že se jedná o iNPH?
Obecně je užitečné představit si iNPH ne jako čistou demenci, nýbrž jako stav, který člověku postupně rozpojí běžné fungování. Podezření by měl vzbudit především pacient, u kterého je porucha chůze nápadnější, než by odpovídalo běžnému ortopedickému, jinému neurologickému nálezu nebo fyziologickým procesům stárnutí. Typicky působí pohybově zpomaleně, nejistě, hůř zahajuje chůzi, zkracuje krok, obtížněji se otáčí a ztrácí plynulost pohybu. Často se přidává i zhoršení vstávání, větší nestabilita a postupná ztráta soběstačnosti.1,2
Důležité je i celkové vyznění klinického obrazu. Nejde jen o samotnou chůzi, ale o pacienta, který se „mění“ funkčně — méně se pohybuje, méně si věří, je pomalejší a jeho běžné fungování se postupně zhoršuje. Pokud tento obraz nepůsobí přesvědčivě jako důsledek známé diagnózy, je na místě doporučit další vyšetření.1,2
Jak probíhá specializovaná diagnostika a léčba
Diagnóza iNPH se neopírá o jediné klinické ani jediné zobrazovací vyšetření, nýbrž o soubor vzájemně se doplňujících nálezů. Základ tvoří typický klinický obraz, zejména porucha chůze, kognitivní změny a porucha kontinence, který je následně konfrontován s nálezem na zobrazovacích metodách, především na MRI mozku. MRI umožňuje posoudit přítomnost ventrikulomegalie a dalších charakteristických morfologických známek iNPH, současně však pomáhá vyloučit jiné příčiny pacientových obtíží (Obrázek 1). Samotný zobrazovací nález však k definitivnímu rozhodnutí nestačí, protože podobné strukturální změny mohou být přítomny i u jiných stavů vyššího věku. 1,9
Rozhodující nebývá jen to, jak mozek vypadá, ale také to, jak pacient reaguje na derivaci mozkomíšního moku. Proto se v diagnostice využívají takzvané prediktivní (funkční) testy, do kterých spadá lumbální infuzní test, tap test nebo zevní lumbální drenáž. Smyslem těchto metod je simulovat efekt budoucího odlehčení likvorového systému a hodnocení reakce na zvýšenou zátěž vyvolanou zvýšením tlaku likvoru se současným sledováním resorpční kapacity. Následně se hodnotí, zda po tomto zásahu dojde ke klinickému zlepšení či nikoliv. Právě tato časná odpověď může významně napovědět, kteří pacienti budou z následné shuntové operace pravděpodobně profitovat nejvíce.9,10
Specializované vyšetření se provádí na většině větších krajských pracovišť v ČR; kompletní diagnostická baterie je dostupná v Praze (Motol, ÚVN), Ústí nad Labem, Hradci Králové a Brně.
A co se s tím tedy dělá?
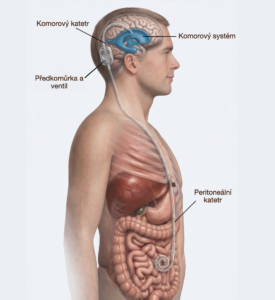
Pokud diagnostický proces ukáže, že se s vysokou pravděpodobností jedná o iNPH a pacient je vhodným kandidátem k léčbě, standardním terapeutickým postupem bývá shuntová, tedy zkratová operace (Obrázek 3). Jedná se o přibližně třicetiminutový výkon v celkové anestezii s minimálním rizikem chirurgických komplikací. Jejím principem je zavedení derivačního systému, který odvádí nadbytečný mozkomíšní mok z komorového systému do jiné tělní oblasti, nejčastěji do dutiny břišní, kde může být dále vstřebáván. Cílem výkonu je obnovit narušenou rovnováhu likvorové dynamiky a zmírnit funkční dopad onemocnění na mozek.1,11
Obr. 3: Shuntový (zkratový) systém. Zavádí se typicky do peritoneální dutiny, kde se mozkomíšní mok z komorového systému vstřebává. Zdroj: archiv autorky (pro zvětšení rozkliknout)
Současně je však třeba tuto léčbu interpretovat realisticky. Přestože iNPH patří mezi potenciálně reverzibilní příčiny syndromu demence, neznamená to, že se u každého pacienta podaří dosáhnout úplné normalizace stavu. Odpověď na léčbu je individuální a liší se jak rozsahem, tak dynamikou zlepšení. Až u 75 % nemocných dochází k signifikantnímu zlepšení chůze, stability, soběstačnosti a někdy i kognitivních funkcí, u ostatních je efekt pouze částečný, nebo se nedostaví vůbec. Efekt léčby je závislý jednak na správné diagnostice, a jednak na délce trvání samotného onemocnění. Čím déle onemocnění trvá a progreduje bez léčby, tím je menší šance na klinické zlepšení po léčbě. Přesto právě v tom spočívá výjimečnost tohoto onemocnění: na rozdíl od většiny ostatních příčin demence zde existuje reálná možnost klinického i funkčního zlepšení.11,12
Je však důležité dodat, že samotná operace ještě automaticky neznamená návrat k plně aktivnímu životu. Shunt může příznivě ovlivnit neurologický stav, ale sám o sobě neobnoví svalovou sílu, posturální jistotu, kvalitu chůze, pohybové stereotypy ani důvěru pacienta ve vlastní pohyb. Člověk, který byl měsíce či roky limitován nejistotou, pády a postupnou ztrátou aktivity, zpravidla nepotřebuje pouze úpravu likvorové dynamiky, ale také cílenou podporu při návratu do běžného fungování. A právě v tomto bodě získává zásadní význam fyzioterapie a neurorehabilitace.4,13
Jakou roli hraje pohyb a rehabilitace?
Mohlo by se zdát, že pokud se podaří upravit cirkulaci mozkomíšního moku, obnoví se automaticky i pacientovo každodenní fungování. Klinická realita je však podstatně složitější. Pacienti s iNPH bývají před zahájením léčby často po dlouhou dobu méně fyzicky aktivní, pohybově nejistí, oslabení a významně ohrožení pády. Postupně omezují běžné činnosti, které pro ně dříve byly samozřejmé — méně chodí ven, vyhýbají se schodům, obtížněji vstávají, méně se otáčejí a celkově redukují spontánní pohybovou aktivitu. I když se po zkratové operaci objektivně zlepší některé parametry chůze, například rychlost nebo délka kroku, neznamená to automaticky, že se pacient bezprostředně vrátí k původní úrovni soběstačnosti a běžného života.13,14
V tomto konkrétním případě se ukazuje důležitý klinický paradox, na který upozorňují i recentní studie sledující fyzickou kapacitu a denní aktivitu pacientů s iNPH. Po léčbě sice může dojít ke zlepšení výkonu v krátkých standardizovaných testech, to se však nemusí automaticky promítnout do vyšší úrovně každodenní pohybové aktivity. Lepší výsledek v ambulantním hodnocení tedy ještě neznamená více kroků doma, větší jistotu při běžném pohybu ani aktivnější zapojení do každodenního života. A právě v tomto bodě by rehabilitace neměla být chápána jako volitelný doplněk péče, ale jako její logické a nezbytné pokračování.4,13
Proč je škoda, že se fyzioterapie a obecně neurorehabilitace neprovádí u těchto pacientů systematicky
Tato skutečnost je o to překvapivější, že právě porucha chůze bývá nejčasnějším a nejvýraznějším klinickým příznakem iNPH. Přesto zůstává rehabilitační péče u těchto pacientů v praxi často upozaděna — nikoli proto, že by postrádala racionální opodstatnění, ale spíše proto, že odborná pozornost byla dlouhodobě soustředěna především na diagnostiku, zobrazovací nálezy a chirurgickou léčbu. Recentní přehledový článek z roku 2025 uvádí, že cvičení a fyzioterapie jsou u iNPH sice doporučovány, avšak účinnost jednotlivých rehabilitačních programů zatím nebyla dostatečně prozkoumána a počet kvalitních studií zůstává omezený. Přesto většina hodnocených intervencí ukázala příznivý efekt na chůzi a funkční výkonnost a autoři doporučují zařazovat cvičení zaměřené na svalovou sílu, rovnováhu a dynamickou složku lokomoce i po odeznění akutní fáze léčby.4,15
Právě rehabilitace může rozhodnout o tom, zda zůstane efekt léčby jen patrný při klinickém vyšetření, nebo se skutečně promítne do každodenního života pacienta. Jejím cílem není pouze zlepšit výkon v testech, ale podpořit jistější chůzi, bezpečnější pohyb v prostoru, snadnější zvládání běžných denních aktivit a snížení rizika pádů. V tom spočívá její zásadní význam: pomáhá převést zlepšení neurologického stavu do praktické soběstačnosti.4
Co může fyzioterapie reálně nabídnout
Fyzioterapie sama o sobě iNPH nevyléčí ani neodstraní jeho příčinu. Může ale zásadně ovlivnit to, jak pacient po léčbě funguje v běžném životě. Smyslem není jen „zlepšit chůzi“, ale převést neurologické zlepšení do praktické mobility, větší jistoty v pohybu a vyšší soběstačnosti.4,13
V praxi to znamená zaměřit se na ty funkce, které bývají u pacientů s iNPH nejvíce narušené: kvalitu a plynulost chůze, délku a rytmus kroku, iniciaci pohybu, otočky, změny směru, přenášení váhy, vstávání ze židle, stabilitu při tranzitorních pohybech i celkovou fyzickou kapacitu. Stejně důležité je ale sledovat, zda se zlepšení promítá i mimo terapeutickou situaci — tedy zda pacient doma více chodí, lépe zvládá běžné denní aktivity, méně se vyhýbá pohybu a postupně znovu získává důvěru ve vlastní tělo (Obrázek 4).4,6
Obr. 4: iNPH a jeho varovné příznaky. Zdroj: archiv autorky (pro zvětšení rozkliknout)
Právě tady je role fyzioterapie zásadní. Pacient může zůstat pohybově nejistý, oslabený, málo aktivní a nadále ohrožený pády. Cílená rehabilitace proto nemá být jen doplňkem léčby, ale jejím funkčním pokračováním.4,13
Dostupná klinická data navíc ukazují, že cílený trénink chůze a dynamické rovnováhy po shuntové operaci může zlepšit lokomoci a stabilitu více než nespecifické cvičení nebo pasivní vyčkávání. Operace může vytvořit podmínky ke zlepšení, ale teprve rehabilitace pomáhá tento potenciál skutečně využít.4
Proč na iNPH musíme myslet včas
iNPH je dobrým příkladem onemocnění, na němž je vidět určitý rozpor moderní medicíny. Na jedné straně dnes umíme poměrně přesně popsat jeho klinický obraz, zobrazovací známky i možnosti chirurgické léčby. Na straně druhé ale zůstává méně rozpracované to, co je pro pacienta ve výsledku nejpodstatnější: jak se po léčbě skutečně změní jeho každodenní fungování, pohybová jistota, soběstačnost a schopnost vrátit se do běžného života. Právě proto má smysl o iNPH mluvit více. Nejen jako o neurologické diagnóze, ale jako o stavu, který leží na pomezí neurochirurgie, neurologie, geriatrie, fyzioterapie a dlouhodobé funkční péče.1,2
Větší pozornost tomuto tématu může pomoci změnit i samotný způsob, jakým o úspěchu léčby uvažujeme. U iNPH nestačí vědět, že pacient podstoupil správný výkon nebo že se zlepšil v dílčím testu. Důležité je, zda se znovu bezpečně pohybuje doma i venku, zda zvládá běžné denní situace a zda se jeho zlepšení skutečně promítlo do života, nejen do dokumentace. Právě v tomto směru má iNPH širší přesah: připomíná, že léčba neurologického onemocnění by neměla končit odstraněním patofyziologického problému, ale měla by směřovat k obnově funkcí, které sám pacient v rámci svého života považuje za nejdůležitější.1,4
Je zároveň třeba zdůraznit, že úspěšná péče o pacienta s iNPH je výsledkem multidisciplinární spolupráce. Nejde pouze o správně stanovenou diagnózu a adekvátně vedenou léčbu, ale o koordinovaný postup více odborností a o aktivní participaci pacienta i jeho rodiny. Teprve propojení těchto složek vytváří podmínky pro to, aby se léčebný efekt promítl i do reálného fungování v každodenním životě.15
Závěr
iNPH představuje jednu z klinicky nejvýznamnějších diagnóz vyššího věku právě proto, že může napodobovat nezvratný funkční i kognitivní úpadek, a přitom zůstává alespoň částečně léčebně ovlivnitelný. O to větší pozornost by měla být věnována nejen jeho včasnému rozpoznání a správné indikaci chirurgické léčby, ale také tomu, co následuje poté. Úspěch péče o pacienta s iNPH nelze poměřovat pouze technicky správně provedeným výkonem nebo zlepšením dílčích klinických parametrů, ale především tím, zda se dosažené zlepšení promítne do každodenního fungování.1,2
Právě zde má fyzioterapie a obecně neurorehabilitace své pevné místo — ne jako doplněk, ale jako přirozené pokračování léčby. Skutečným cílem péče totiž není pouze „lepší nález“, ale návrat k co největší funkční nezávislosti, bezpečnějšímu pohybu a kvalitnějšímu životu. A právě k tomu je zapotřebí nejen správná diagnóza a správně zvolená léčba, ale také mezioborová spolupráce a aktivní zapojení pacienta i jeho blízkých.1,4
Pozn.: Informace v článku mají pouze edukativní charakter a nenahrazují konzultaci s lékařem.
Více k přečtění o glymfatickém systému a patofyziologii iNPH:
Glymphatic system: a self-purification circulation in brain
 Adéla Bubeníková v současné době studuje Všeobecné lékařství na 2. lékařské fakultě Univerzity Karlovy. Dlouhodobě se klinicky i výzkumně věnuje neurovědám, zejména neurostimulaci, neuroonkologii, cerebrovaskulární problematice a neurointenzivní péči. Působí na Neurochirurgické klinice dětí a dospělých 2. LF UK a FNMH v Praze a spolupracuje s mezinárodními pracovišti.
Adéla Bubeníková v současné době studuje Všeobecné lékařství na 2. lékařské fakultě Univerzity Karlovy. Dlouhodobě se klinicky i výzkumně věnuje neurovědám, zejména neurostimulaci, neuroonkologii, cerebrovaskulární problematice a neurointenzivní péči. Působí na Neurochirurgické klinice dětí a dospělých 2. LF UK a FNMH v Praze a spolupracuje s mezinárodními pracovišti.
Pro pacienty s iNPH byl na Neurochirurgické klinice dětí a dospělých 2. LF UK a FNMH v Praze založen Nadační fond pro NPH, kam se mohou obracet pacienti i jejich příbuzní. Nadace slouží k odborným konzultacím a možnosti specializovaného vyšetření.
Nadační fond pro NPH: https://caringnph.com/
Literatura
- Nakajima M, Yamada S, Miyajima M, et al. Guidelines for Management of Idiopathic Normal Pressure Hydrocephalus (Third Edition): Endorsed by the Japanese Society of Normal Pressure Hydrocephalus. Neurol Med Chir (Tokyo). 2021.
- Carswell C, Toma AK. Idiopathic normal pressure hydrocephalus: historical context and a contemporary guide. Pract Neurol. 2023;23(1):15-22.
- Oliveira LM, Nitrini R, Roman GC. Normal-pressure hydrocephalus: A critical review. Dement Neuropsychol. 2019;13(2):133-143.
- Bovonsunthonchai S, Witthiwej T, Hengsomboon N, et al. Effects of Exercise on Gait and Functional Performance in Individuals With Idiopathic Normal Pressure Hydrocephalus: A Scoping Review. J Geriatr Phys Ther. 2025;48(4):E175-E187.
- Nassar BR, Lippa CF. Idiopathic Normal Pressure Hydrocephalus: A Review for General Practitioners. Gerontol Geriatr Med. 2016;2.
- Hereitova I, Griffa A, Allali G, Dvorak T. Gait characteristics in idiopathic normal pressure hydrocephalus: a review on the effects of CSF tap test and shunt surgery. Eur J Med Res. 2024.
- Bubenikova A, et al. From the past to the present: evolving theories in the pathophysiology of normal pressure hydrocephalus. J Neurol Neurosurg Psychiatry. 2025.
- Wang Z, Zhang Y, Hu F, Ding J, Wang X. Pathogenesis and pathophysiology of idiopathic normal pressure hydrocephalus. CNS Neurosci Ther. 2020;26(12):1230-1240.
- Williams MA, Malm J. Diagnosis and Treatment of Idiopathic Normal Pressure Hydrocephalus. Continuum (Minneap Minn). 2016;22(2 Dementia):579-599.
- Das JM, Hussian A, Kumar R. Idiopathic Normal Pressure Hydrocephalus. StatPearls. Updated 2023.
- Pujari S, Kharkar S, Metellus P, et al. Normal pressure hydrocephalus: long-term outcome after shunt surgery. J Neurol Neurosurg Psychiatry. 2008;79(11):1282-1286.
- Park KS, et al. Clinical outcomes of lumboperitoneal shunt surgery for normal pressure hydrocephalus: a 5-year single-center retrospective study. 2025.
- Oebel K, Moeller T, Etingold J, et al. Physical activity and gait in patients with idiopathic normal pressure hydrocephalus: a literature review. Front Neurol. 2025;16:1501709.
- Gold A, et al. Longitudinal post-shunt outcomes in idiopathic normal pressure hydrocephalus with and without comorbid Alzheimer’s disease. 2023.
- McGrath K, Laurent D, Otero O, et al. An Interdisciplinary Protocol for Ventriculoperitoneal Shunt Patient Selection in Normal Pressure Hydrocephalus. World Neurosurg. 2024.