Autor: Mgr. Stanislav Machač, Ph.D.
Úrazy v oblasti kotníku patří do kategorie nejběžnějších zranění. Při cíleném dotazu si na nějaký výron hlezna vzpomene snad většina sportovců. Pro lékaře s ortopedickou, rehabilitační či tělovýchovnou specializací představují výrony kotníku rutinu. Stejně tak pro fyzioterapeuty, zejména pro ty pracující se sportovci. Zpravidla je pacientovi bezprostředně po zranění doporučen klid, komprese, chlazení a případně elevace dolní končetiny. V dalších dnech potom odlehčení končetiny s berlemi a ortéza. Pečlivější lékař provede rentgen pro vyloučení kostního defektu a pacient bývá referován do péče fyzioterapeuta.
Zavedený přístup k výronům kotníku však často nepodchycuje možné defekty syndesmotického spojení distální tibie a fibuly. Při úrazech v oblasti hlezna myslíme v první řadě typicky na poranění laterálního, v druhé řadě mediálního vazivového komplexu. Případně na zlomeninu kosti nebo poškození chrupavky. Méně často je však z naší zkušenosti pomýšleno na defekt syndesmózy – vazivového spojení tibie a fibuly. Poúrazová nestabilita této „vidlice“ nasedající na hlezenní kost nezřídka vede k dlouhodobým obtížím a rozvoji sekundární artrózy.
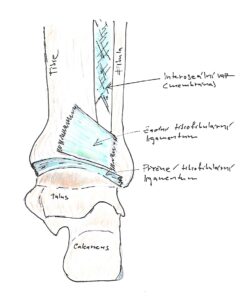
 Obr 1 – přední pohled (kliknutím se zvětší)
Obr 1 – přední pohled (kliknutím se zvětší)
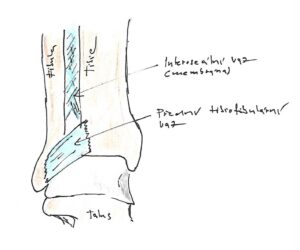
Obr 2 – zadní pohled (kliknutím se zvětší)
Tibiofibulární syndesmóza = Vazivové spojení stabilizované předním tibiofibulárním vazem, interoseální membránou, zadním tibiofibulárním vazem a příčným tibiofibulárním vazem
Výrony kotníku postihující syndesmózu se projevují dlouhodobou bolestí, závažnější poruchou funkce kotníku a u sportovců obtížně odhadnutelnou dobou mimo sportovní aktivitu. V průměru je návrat ke sportovní činnosti 2x delší oproti situaci, kdy jsou postiženy jiné vazy a syndesmóza nikoliv. Defekt syndesmózy je rovněž velmi významným prediktorem dlouhodobě zhoršené funkce kotníku. Tato zranění se mohou vyskytovat jak samostatně, tak ve spojení se zraněním kostí, chrupavek či jiných vazů. Postihují až pětinu všech zranění oblasti hlezna. Rizikové jsou zejména sporty s prudkými nárazy, jako je lyžování či tenis.
Mechanismus
Typickým mechanismem je zevní rotace chodidla a kotníku, zejména při dorziflexi hlezenního kloubu a pronovaném chodidlu. Syndesmóza se trhá „zepředu dozadu“. Rotace hlezenní kosti způsobí zevní rotaci fibuly, která se posouvá dozadu a laterálně oproti tibii. V závislosti na intenzitě násilí dochází v první řadě k trhlině předního tibiofibulárního vazu, trhlině deltového komplexu nebo maleolární zlomenině, poté k natržení mezikostní membrány a až při velkém násilí nakonec k ruptuře zadního tibiofibulárního ligamenta. Méně častým, nicméně možným mechanismem, je hyperdorziflexe nebo pohyb chodidla do inverze. Většina zranění je méně vážná s defektem pouze předního tibiofibulárního ligamenta.
Symptomy
Pacient popisuje výrazně sníženou schopnost zatížit nohu, bolest při odrazové fázi kroku a bolest v anterolaterální části kotníku. Avšak tyto obtíže jsou časté i při jiných úrazech kotníku a nejsou tedy pro úrazy syndesmózy přímo specifické. Van Dijk et al. poukázal na to, že 40 % pacientů s běžným supinačním zraněním předního fibulotalárního ligamenta, tj. nejčastějšího zranění vůbec, rovněž udává bolest v oblasti dolní syndesmózy, ačkoliv u nich artroskopie takové zranění neprokazuje. Pokud pacient udává „vysokou bolest“ jdoucí na anterolaterální část bérce, bývá to známkou výraznějšího zranění s významnější suspekcí na lézi syndesmózy. (1)
Klinické vyšetření
Při vyšetření každého výronu kotníku je třeba zahrnout i cílené testy na integritu syndesmózy. Ačkoliv žádný jeden test není dostatečný pro jasný závěr, jejich kombinace klinicky výtěžná je. Více než vhodné je navázat zobrazovacími metodami. Na základě vyšetření 87 pacientů s výronem kotníku, kteří byli testování klinicky i vyšetřeni pomocí MRI, dochází Sman AD et al. k závěru, že typickými známkami poškození syndesmózy jsou: nemožnost poskoku, palpační citlivost v oblasti syndesmózy, pozitivní test dorziflexe se zevní rotací a squeeze test. (2) Posledně jmenovaný test se projevuje bolestí v místě zraněné syndesmózy při stlačení tibie a fibuly proti sobě rukama vyšetřujícího nad středem bérce. Ve studii hodnotící klinickou výtěžnost vyšetření na základě MRI 56 pacientů s výronem kotníku, byla prokázána senzitivita squeeze testu 30 % a jeho specificita 93,5 %. U testu zevní rotace v této studii byla senzitivita dokonce jen 20 % a specificita 84,5 %. To znamená, že mnoho klinických vyšetření pro integritu syndesmózy je pravděpodobně falešně negativních. Pokud je ovšem test pozitivní, je velká šance, že defekt syndesmózy opravdu zachytil. (3) Dalším aspektem je reliabilita vyšetření mezi různými vyšetřujícími. V tomto ohledu se pouze test zevní rotace jeví tak, že má dostatečnou shodu. (4)
Zobrazovací metody
Klasické rtg projekce, ideálně se zatíženou DK, mohou odhalit zlomeninu nebo rozestup kostěné „vidlice“ (tibie a fibuly) při poruše syndesmózy. Je možné řídit se normativními hodnotami nazývanými jako tibiofibulární clear space a mediální clear space, které by měly být ≤ 6 mm (Obr 3). Vazivový aparát syndesmózy však na rtg přímo viditelný není a případný rozestup tibie a fibuly je pouze sekundárním ukazatelem s omezenou schopností odhalit subtilnější zranění. Z naší zkušenosti vyplývá, že tyto rozměry často ani hodnoceny nejsou a popis rtg snímků zraněného hlezna je většinou omezen na informaci o přítomnosti/nepřítomnosti defektu na skeletu. Vedle toho byla prokázána jen slabá korelace mezi měřením hodnot clear space z rentgenových snímků a potvrzenými úrazy syndesmózy na MRI. (5) Naopak vyšetření syndesmózy na MRI prokazuje vysokou shodu mezi různými vyšetřujícími i vysokou senzitivitu a specificitu v porovnání s artroskopickými nálezy. Pomocí MRI však není možné provádět projekce se zatížením DK. Jako dobré řešení se jeví sonografie – pomocí diagnostického ultrazvuku můžeme zhodnotit klíčové komponenty syndesmózy a provádět dynamická vyšetření, tj. např. při zevní rotaci hlezna a vyšetření se zátěží DK. Důležité je i porovnání s druhostrannou končetinou. Diagnostickým ultrazvukem však ne vždy poznáme kostní zranění nebo osteochondrální léze, které mohou být přidruženy. Proto je vhodná kombinace s rtg. Můžeme však zaznamenat novotvorbu kostní hmoty ve smyslu přítomnosti osteofytů či heterotopických osifikací, tj. častých příčin dlouhodobé bolesti a dysfunkce regionu.
Obr. 3, Tibiofibulární clear space a mediální clear space zdravého kotníku; zdroj: https://www.startradiology.com/internships/general-surgery/ankle/x-ankle/; (kliknutím se zvětší)
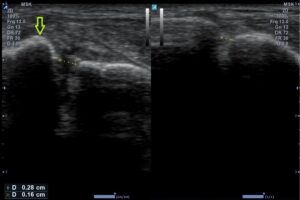
Obr. 4, Ultrazvukový nález roztržené syndesmózy vlevo ve srovnání se zdravou pravou stranou; zřetelné porušení mezikostní membrány s tekutinou (tekutina hypoechogenní = tmavá); za povšimnutí stojí i rotace fibuly (žlutá šipka) a zvětšení mezikostního prostoru, tj. rozestup kostí zřetelný i v této projekci, kdy nebyla DK zatížena; zdroj: archiv naší ambulance, zveřejněno se souhlasem pacienta; (kliknutím se zvětší)
Řešení
V případě významného porušení syndesmózy je namístě úvaha o operační stabilizaci. Algoritmus, kdy přistoupit k operačnímu řešení, není zcela jednotný. Zpravidla není indikováno u lehčích zranění I. stupně, kdy je poraněn pouze přední tibiofibulární vaz a nenastává výrazná instabilita (rozestup) kostí při zátěži. Jasnější indikace je u stupně III., kdy jsou poraněny všechny komponenty syndesmózy, zpravidla s výrazným tibiofibulárním rozestupem. U středně závažných úrazů stupně II. nejsou kritéria pro operační fixaci jasně nastavena, je vhodné řídit se symptomy a pečlivým zhodnocením stability kostního spojení při zátěži. Instabilita v zátěži zřejmá ze zobrazovacích metod by měla vést k artroskopickému zhodnocení. Operační řešení může v méně závažných případech spočívat v artroskopické sutuře poraněných vazů. V závažnějších případech v pevné fixaci pomocí perkutánního šroubu. Toto řešení však omezuje i drobný mikropohyb kostí, který je pro správnou funkci kotníku fyziologický. Alternativou může být fixace pomocí tzv. suture button techniky, která vede k poněkud menší fixaci kostí, ale dovoluje jejich mikropohyb vůči sobě. (6) I u lehčích zranění je samozřejmost zpevnění kotníku ortézou, pevným tapem či výrazně nataženým kineziotapem. V jasně indikovaných případech sádrovou fixací – zejména pokud je v oblasti přidružena zlomenina. Ve většině případů však sádrovou fixaci nepodporujeme, jelikož nedovoluje mikropohyby, které jsou pro hojení a budoucí pevnost zejména postranních vazů důležité. V praxi se nám osvědčil tape horizontálně aplikovaný přes zevní a vnitřní kotník, tedy stačující fibulu a tibii proti sobě. Taková aplikace může zmírnit bolest a zvýšit komfortní rozsah flexe hlezna. Samozřejmě však nenahradí operační stabilizaci v případě výraznějšího syndesmotického defektu.
Ačkoliv každé zranění syndesmózy je odlišné, je možné řídit se v managementu přibližným schématem (volně převzato z (7)) :
U stupně I. bez instability a jen částečnou rupturou předního tibiofibulárního vazu se, jako vždy, v akutní fázi řídíme principem PRICE (protection, rest, ice, compression, elevation). Následuje 5-7 dní bez zátěže DK, 7.-14. den s částečnou zátěží a mezi 14. a 21. plná zátěž do tolerance, trénink síly, koordinace a propriocepce – u sportovců ve sportovně specifických situacích. Fyzioterapii zahajujeme zhruba týden po zranění. Známkou zhojení syndesmózy jsou bezbolestné poskoky na jedné DK. Za indikátor návratu do sportu můžeme považovat bezbolestné poskakovaní na zraněné DK po dobu 30s. Toho je většinou dosaženo do 8 týdnů po zranění.
Úrazy stupně II. jsou nejvíce variabilní. Rekreační sportovci bez rozestupu tibie a fibuly mohou být léčeni s dobrými výsledky konzervativně. Pacienta upozorníme, že je třeba očekávat delší čas bez sportů zatěžujících DK. U profesionálních sportovců a u pacientů s podezřením na dynamickou nestabilitu doporučujeme artroskopické vyšetření, případně suturu či perkutánní stabilizaci.
Nejzávažnější úrazy III. stupně (zraněny všechny vazivové části syndesmózy) nejsou příliš časté, typicky jsou asociovány s dalšími zraněními oblasti hlezna. Zpravidla je indikována operační fixace. Bez operační fixace dochází k dlouhodobé nestabilitě tibiofibulární „vidlice“ s rozvojem sekundární artrózy.
Závěr
Defekty syndesmózy sdružené s výronem kotníku jsou fenoménem, na který v běžné praxi vyšetření kotníku bohužel nebývá dostatečně pomýšleno. Tato zranění jsou rizikovým faktorem pro dobu hojení výronu kotníku, dlouhodobou poruchu funkce oblasti hlezna a pro vznik sekundární artrózy. Při klinickém vyšetření je třeba využít speciální testy, které jsou rychlé a jednoduše proveditelné. Ideálním řešením je využít potenciálu zobrazovacích metod, zejména v případě suspekce na základě klinických testů.
- van Dijk CN, Mol BW, Lim LS, Marti RK, Bossuyt PM. Diagnosis of ligament rupture of the ankle joint. Physical examination, arthrography, stress radiography and sonography compared in 160 patients after inversion trauma. Acta orthopaedica Scandinavica. 1996 Dec;67(6):566-70. PubMed PMID: 9065068.
- Sman AD, Hiller CE, Refshauge KM. Diagnostic accuracy of clinical tests for diagnosis of ankle syndesmosis injury: a systematic review. British journal of sports medicine. 2013 Jul;47(10):620-8. PubMed PMID: 23222193.
- de Cesar PC, Avila EM, de Abreu MR. Comparison of magnetic resonance imaging to physical examination for syndesmotic injury after lateral ankle sprain. Foot & ankle international. 2011 Dec;32(12):1110-4. PubMed PMID: 22381194.
- Alonso A, Khoury L, Adams R. Clinical tests for ankle syndesmosis injury: reliability and prediction of return to function. The Journal of orthopaedic and sports physical therapy. 1998 Apr;27(4):276-84. PubMed PMID: 9549711.
- Nielson JH, Gardner MJ, Peterson MG, Sallis JG, Potter HG, Helfet DL, et al. Radiographic measurements do not predict syndesmotic injury in ankle fractures: an MRI study. Clinical orthopaedics and related research. 2005 Jul(436):216-21. PubMed PMID: 15995444.
- Seitz WH, Jr., Bachner EJ, Abram LJ, Postak P, Polando G, Brooks DB, et al. Repair of the tibiofibular syndesmosis with a flexible implant. Journal of orthopaedic trauma. 1991;5(1):78-82. PubMed PMID: 2023048.
- McCollum GA, van den Bekerom MP, Kerkhoffs GM, Calder JD, van Dijk CN. Syndesmosis and deltoid ligament injuries in the athlete. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA. 2013 Jun;21(6):1328-37. PubMed PMID: 23052109.